據2008年香港醫管局屬下的癌症資料統計數字顯示,大腸癌是本港第二號殺手,2008年的新增個案逾4千宗,而大腸癌患者中約有 1/3 為直腸癌患者。直腸上接結腸下接肛門,長約15厘米,主要負責儲存糞便至適當份量才經肛門排出。
- 大便帶血
- 排出黏液
- 經常有排便不清的感覺
- 大便或會變得幼少
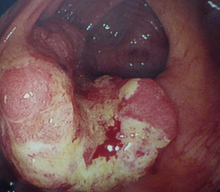
很多患者都關注接受直腸癌手術連肛門也要一併被切除,要以永久性的結腸造口代替肛門。
![]()
- 腫瘤與肛門的距離:距離愈遠,保留肛門的機會愈大;
- 腫瘤的大小:如果腫瘤太大,那便不一定能保留肛門;
- 盆腔結構:男性的盆腔像倒三角,腫瘤的位置越低,或在盆腔較窄的位置時,保留肛門的機會則較低;女性的盆腔較寬,保留肛門的機會便相對較大。
一般而言,若腫瘤距離肛門出口位置約有五厘米或以上,保留肛門的機會較大,但若腫瘤距離肛門出口只有兩厘米之內,保留肛門的機會則相對較低。當腫瘤距離肛門的位置在兩至五厘米之內,則要視乎以上因素以及外科醫生的經驗而定。若患者未能於手術過程保留肛門,便要於腹部設立造口,貼上造口袋,以收集排泄物。
如果腫瘤有侵蝕附近的器官組織 (包括膀胱、陰道、前列腺及盆骨),除接受手術外,亦需要進行電療以減低局部復發機會。跟結腸癌相同,當腫瘤擴散至淋巴結,手術後便應接受化療,以減低整體復發機會。
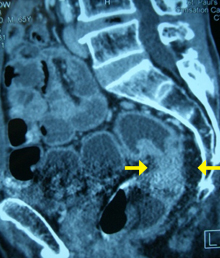
CT Scan – 電腦掃描檢查影像

接駁腸道的接口位稱為吻合口(Anastomosis),如果癒合不好會出現滲漏(Anastomotic leakage),有可能導致腹膜炎而要再施行手術。一般而言,結腸的吻合口出現滲漏的比率少於5%,但直腸吻合口滲漏率則高達30%。滲漏的後果可大可小,除引起腹膜炎外,更可導致敗血症甚至生命危險,不但會延遲病人的康復進度,也會提高癌症復發率。為了防止滲漏,醫生有時會在切除直腸手術中造一個「臨時造口」,以免大便及其中的細菌污染吻合口,四星期後再進行X光檢查,利用泛影葡胺(Gastrografin)顯影劑由肛門灌入,如果顯影劑檢查出沒有滲漏,表示吻合口已癒合,便可縫合造口,讓患者由肛門排便。
大部分接受直腸癌切除手術的患者都會出現排便頻密的情況,因為手術過程把部分甚至整段直腸切除,於是暫時儲存糞便的工作便交由尾段的結腸處理。但是,結腸與直腸結構有少許不同,直腸由一層環狀肌肉(Circular muscle)及條狀肌肉(Longitudinal muscle)組成,但是結腸的條狀肌肉只及直腸的三分一,換言之,結腸的彈性及不上直腸,儲存的糞便量自然較少。患者因直腸癌手術而需要把糞便「斬件式」排出,稱為前切除綜合症(Anterior Resection Syndrome),切除的直腸愈多,排便的次數便愈頻密。不過,身體有能夠適應逆境的本能,取代直腸的結腸會慢慢增加彈性,令排便頻密的情況逐漸得到改善。



